(М40-М54)
включены в раздел МКБ-10, посвященному «болезням костно-мышечной системы и соединительной ткани (МОО-М99)».
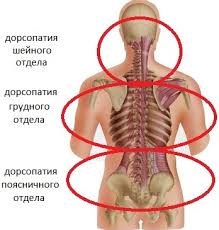
Дорсопатии — это болевые синдромы в области туловища и конечностей невисцеральной этиологии и связанные с дегенеративными заболеваниями позвоночника. Самой частой причиной дорсопатий является остеохондроз позвоночника. Остеохондроз позвоночника — дегенеративный процесс в межпозвонковых дисках с последующим вовлечением тел смежных позвонков (развитие спондилеза), межпозвонковых суставов и связочного аппарата позвоночника. По мнению ряда авторов, термин «дорсопатии» в соответствии с МКБ-10 должен постепенно заменить термин «остеохондроз позвоночника», типичными проявлениями которого является дегенерация межпозвоночного диска и сегментарная нестабильность позвоночника. Во всех случаях основанием для диагноза должны быть:
- данные клинического обследования,
- данные лучевой диагностики,
- спондилография,
- рентгеновская компьютерная томография,
- магнитно-резонансная томография позвоночника,
- отсутствует зависимость между выраженностью рентгенологических данных и клинической картиной заболевания.
(по данным литературы, до 50% больных с выраженными изменениями в позвоночнике на рентгенограммах не испытывают болей в спине)
ДОРСОПАТИИ ДЕЛЯТСЯ НА ТРИ ОСНОВНЫЕ ГРУППЫ
I. ДЕФОРМИРУЮЩИЕ ДОРСОПАТИИ
Этот раздел классификации содержит различные деформации, связанные с патологической установкой и искривлением позвоночника, дегенерацией диска без его протрузии или грыжи, спондилолистезом (смещением одного из позвонков относительно другого в переднем или заднем его варианте) или подвывихами в суставах между первым и вторым шейными позвонками
- кифоз и лордоз (исключен остеохондроз позвоночника),
- сколиоз,
- юношеский идиопатический сколиоз,
- нервно-мышечный сколиоз (вследствие церебрального паралича, полиомиелита и других заболеваний нервной системы),
- остеохондроз позвоночника (в том числе и юношеский остеохондроз позвоночника и остеохондроз позвоночника у взрослых),
- другие деформирующие дорсопатии,
- спондилолистез и спондилолиз,
- привычные атланто-аксиальные подвывихи и др.
II. СПОНДИЛОПАТИИ
- спондилит (анкилозирующий, туберкулезный, бруцеллезный и другие воспалительные спондилопатии),
- остеомиелит позвонков,
- энтезиопатия позвоночника,
- дисцит (пиогенный и неуточненный),
- спондилез,
- спинальный стеноз,
- анкилозирующий гиперостоз Форестье,
- «целующиеся позвонки»,
- травматическая спондилопатия,
- нейропатическая спондилопатия,
- перелом позвоночника, связанный с перенапряжением и др.
III. ДРУГИЕ ДОРСОПАТИИ
Представлены часто встречающиеся в клинической практике дегенерации межпозвонковых дисков с их выпячиванием в виде протрузии или смещения (грыжи), сопровождающиеся болевым синдромом:
- дегенерация межпозвонковых дисков шейного отдела (с болевым синдромом)
- дегенерация межпозвонкового диска шейного отдела с миелопатией
- дегенерация межпозвонкового диска шейного отдела с радикулопатией
- другая дегенерация межпозвонкового диска шейного отдела (без миелопатии и радикулопатии)
- дегенерация межпозвонковых дисков других отделов
- дегенерация межпозвонковых дисков поясничного и других отделов с миелопатией
- дегенерация межпозвонковых дисков поясничного и других отделов с радикулопатией
- люмбаго вследствие смещения межпозвонкового диска
- другая уточненная дегенерация межпозвонкового диска
- узлы (грыжи) Шморля и др.
ДОРСАЛГИИ
Дорсалгия – это болевой синдром в спине, обусловленный дистрофическими и функциональными изменениями в тканях опорно-двигательного аппарата (дугоотростчатые суставы, межпозвонковые диски, фасции, мышцы, сухожилия, связки) с возможным вовлечением смежных структур; следует подчеркнуть, что дорсалгические синдромы не сопровождаются симптомами выпадения функций спинномозговых корешков или спинного мозга, и дорсалгии входят в рубрику «другие дорсопатии». В разделе имеются следующие рубрики:
- радикулопатия
- (плечевая, поясничная, пояснично-крестцовая, грудная, без уточнения)
- цервикалгия
- ишиас
- люмбалгия с ишиасом
- люмбалгия
- торакалгия
- другая дорсалгия
- боль внизу спины и др.
На формирование болевого синдрома при этом влияют:
- нарушения биомеханики двигательного акта
- нарушение осанки и баланса мышечно-связочно-фасциального аппарата
- дисбаланс между передним и задним мышечным поясом
- дисбаланс в крестцово-подвздошных сочленениях
Выделяют четыре вида дорсалгий
1) локальные
2) проекционные
3) радикулярные (корешковые)
4) возникающие вследствие мышечного спазма
Чаще других встречаются сочетанные болевые синдромы, в частности люмбоишиалгия, которая имеет три формы:
- мышечно-тоническую (в виде синдромов грушевидной мышцы, икроножной и ягодичных),
- нейродистрофическую,
- нейрососудистую.
Дорсопатии могут протекать:
- остро
- до 3 недель
- подостро
- 3–12 недель
- хронически
- более 12 недель или 25 эпизодов в год
При этом, по данным ряда исследователей, однако в 20% случаев дорсопатии характеризуются хроническим течением и периодическими обострениями заболевания, при которых ведущими являются различные болевые синдромы (80% случаев острые боли регрессируют самостоятельно или в результате лечения в течение 6 недель).
Патогенетические механизмы болевых синдромов при дорсопатии
МЕХАНИЗМ I — раздражение болевых рецепторов (ноцицепторов), расположенных в капсулах суставов, связок, мышцах позвоночника, в периосте позвонков, в наружной трети фиброзного кольца межпозвоночного диска, в стенках артериол, вен, а также в сосудах паравертебральных мышц, с образованием очагов миоостеофиброза, играющих роль пусковых зон боли, то есть триггерных зон, формирующих миофасциальный синдром; раздражение триггерных точек (мышечный стресс, переутомление, неудобная поза, охлаждение, стресс, подъем тяжестей и т.д.) вызывает локальную, либо отраженную боль и локальное мышечное уплотнение.
МЕХАНИЗМ II — развитие неврогенного асептического воспаления в зоне раздражения позвоночнодвигательного сегмента.
Поражение позвоночно-двигательного сегмента > раздражение ноцицепторов в сухожилиях, фасциях, мышцах, по периферии фиброзного кольца > возбуждение через синапсы в спинной мозг > синтез провоспалительных питокинов, лейкотриенов, простагландинов в синапсах > активация интактных нейронов с распространением на неноцицептивные зоны > активация нервных клеток в ядрах таламуса, коры головного мозга, синтез цитокинов лейкотриенов непосредственно в нервных окончаниях > «неврогенное асептическое воспаление» на ультраструктурном уровне с хемотактическими «приманками» для провоспалительных цитокинов > новообразование коллагена на месте пораженных воспалением аксонов > хронизация воспаления
При дорсопатии возможно проявление двух групп синдромов, выделение которых имеет принципиальное значения для профилактических, лечебных и реабилитационных мероприятий
1. РЕФЛЕКТОРНЫЕ СИНДРОМЫ
Возникают вследствие раздражения болевых рецепторов (ноцицепторов) задней продольной связки в результате реализации одного или нескольких патологических факторов и сопровождаются рефлекторной блокировкой соответствующего позвоночного двигательного сегмента за счет напряжения мышц (в частности, поперечнополосатых) с созданием мышечного «корсета»; однако мышечный спазм приводит к усилению стимуляции ноцицепторов самой мышцы; вследствие чего, спазмированная мышца становится источником дополнительной ноцицептивной импульсации (так называемый, порочный круг «боль — мышечный спазм — боль»)
Рефлекторные синдромы подразделяют на:
- мышечно-тонические (например, синдром передней лестничной мышцы),
- нейрососудистые (например, синдром плечо-кисть),
- нейродистрофические (например, плечелопаточный периартроз).
2. КОМПРЕССИОННЫЕ СИНДРОМЫ
Обусловлены механическим воздействием грыжевого выпячивания, костных разрастаний или другой патологической структуры на корешки, спинной мозг или какой-либо сосуд.
Компрессионные синдромы, в свою очередь, делят на:
- корешковые (радикулярные),
- спинальные (миелопатии),
- нейросо-судистые (синдром позвоночной артерии).
ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ ПРИ ДОРСОПАТИИ
Лечение больных с дорсопатией должно быть комплексным, с использованием лекарственных средств и методов немедикаментозной терапии:
- режимные мероприятия (иммобилизация, поза, облегчающая боль),
- коррекция двигательного стереотипа (постизометрическая релаксация, мануальная терапия, лечебная гимнастика, биомеханотерапия),
- тракционное лечение,
- лектронейромиостимуляция,
- физиотерапевтическое лечение,
- массаж,
- лекарственная терапия,
- рефлексотерапия,
- гирудотерапия,
- психотерапия.
Основными принципами медикаментозной терапии поражений периферической нервной системы и дегенеративных изменений позвоночного столба являются:
- раннее начало,
- купирование болевого синдрома,
- сочетание патогенетической и симптоматической терапии.
Проблема адекватно подобранной терапии дорсопатий в настоящее время особенно актуальна, так как в клинической практике очень часто используется общий алгоритм для лечения и острой, и хронической боли. Необходимо помнить, что речь идет о дегенеративном поражении позвоночника, о его сложном патогенетическом каскаде и времени возникновения патологии. Лечебные мероприятия отличаются в острый и межприступный период болезни.

 English
English Русский
Русский Հայերեն
Հայերեն