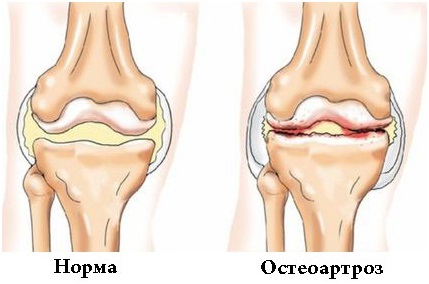
Остеоартроз (артроз) колена – дегенеративное заболевание, которое проявляется поражением всех структур сустава, приводит к деформации и, в конечном итоге, к утрате подвижности в колене. Другое название – гонартроз. Эта болезнь очень распространена во всем мире. В той или иной степени остеоартроз коленного сустава встречается у 15–30% населения Земли. За последние годы, несмотря на успехи современной медицины, людей, страдающих данной патологией, меньше не стало.
Деформирующим остеоартрозом болеют преимущественно люди пожилого возраста. Чаще всего он встречается у женщин старше 40 лет, страдающих избыточным весом. Причем чем выше вес тела, тем быстрее развивается патология, и тем тяжелее она протекает: риск возникновения артроза у полных людей в 4 раза выше, чем у людей с нормальным весом. В таком случае говорят о приобретенной форме заболевания, обусловленной несоразмерной нагрузкой на колени. При ожирении чаще всего страдают именно суставы ног, поскольку на них приходится самая большая нагрузка. Другой фактор, способствующий развитию данной патологии у полных людей – нарушение обмена веществ и гормонального баланса, что провоцирует развитие и артроза, и ожирения. Также остеоартроз встречается у 65–85% пожилых людей (старше 60–65 лет). Причина этому – возрастные изменения, ведь старение организма охватывает и суставные структуры. В этом возрасте изношенный хрящ уже не способен к самовосстановлению, а обычная ходьба может стать серьезной нагрузкой и помогать болезни развиваться. В то же время заболевание может встречаться и у молодых людей, и у тех, чей вес не превышает норму. В таких случаях решающую роль, как правило, играет наследственность или врожденные дефекты коленных суставов (например, пониженная выработка внутрисуставной смазки). Следующую группу риска составляют спортсмены и люди, занятые тяжелым физическим трудом. Для многих из них остеоартроз коленей – профессиональная патология. Чреваты развитием этой болезни перенесенные травмы или операции, а также другие заболевания суставов. Бывают и такие случаи, когда причину выявить не удается. Это так называемый идиопатический остеоартроз коленных суставов.
Диагностика остеоартроза коленных суставов
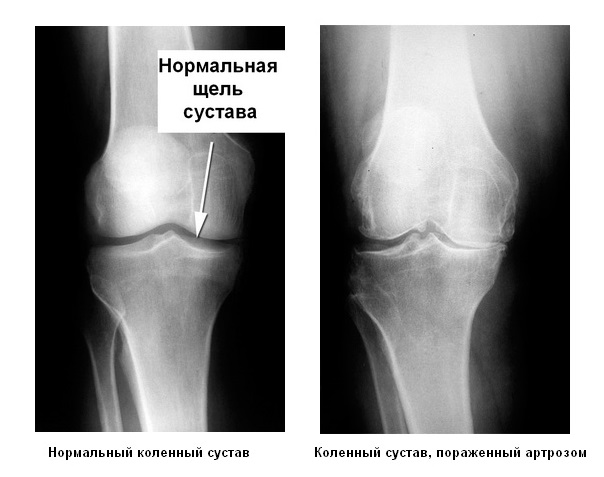
Cпецификой патологического процесса при остеоартрозе является поражение суставного хряща. Следовательно, опорным диагностическим признаком является симптом, характеризующй состояние хряща. К такому симптому можно отнести сужение суставной щели, определяемое рентгенологически, что отражает уменьшение объема суставного хряща (все остальные признаки, которые привлекают для создания диагностических критериев остеоартроза, прямо с состоянием суставного хряща не связаны).
Для выявления сужения щели коленного сустава очень важны стандартные условия проведения рентгенографии:
• снимок коленных суставов в переднезадней проекции должен выполняться в положении пациента стоя, так как давно и хорошо известно, что при гонартрозе суставная щель в положении лежа может быть значительно шире, чем в положении стоя;
• при рентгенографии в прямой проекции коленный сустав должен быть полностью разогнут (при сгибании его на 10° изображение суставной щели суживается на 25%);
• существенно, чтобы пучок рентгеновских лучей проходил через щель коленного сустава, параллельно оси плато большеберцовой кости — с наклоном на 5° вниз (признаком, указывающим на нарушение данного правила, является расхождение между изображением переднего и заднего края медиального мыщелка большеберцовой кости более чем на 1 мм)
• необходимо чтобы на снимке в прямой проекции изображение межмыщелковых бугорков большеберцовой кости совпадало с центром вырезки бедренной кости, что достигается при наружной ротации стоп на 15°;
• перед проведением рентгенографии коленного сустава в переднезадней проекции считается целесообразным предварительный флуороскопический контроль правильности укладки.
Необходимо учитывать, что положение коленного сустава (в частности, степень его сгибания), расстояние между ним и пленкой, а также направление пучка рентгеновских лучей могут существенным образом сказываться на изображении суставной щели.
Уменьшение объема суставного хряща (и, соответственно, сужение щели сустава на рентгенограмме) само по себе не является патогномоничным признаком остеоартроза. Подобное происходит и при других самых различных заболеваниях суставов: ревматоидном артрите, инфекционных, микрокристаллических артритах и т.д.
Сужение суставной щели рассматривается как диагностический признак остеоартроза только при одновременном выявлении других характерных рентгенологических симптомов: остеофитов, склероза подлежащей кости и субхондральных кист.
Остеофиты становятся видны на рентгенограмме при остеоартрозе обычно раньше других изменений. Но их специфичность при этом заболевании невелика. Остеофиты могут быть не только признаком патологии, но и отражать процесс физиологического старения скелета. Частота обнаружения остеофитов закономерно увеличивается с возрастом, особенно после 50 лет (именно поэтому критикуется известная система рентгенологического диагноза остеоартроза Келгрена и Лоуренса, в которой допускается установление диагноза на ранних (I и II) стадиях при наличии только остеофитов, без сужения суставной щели или других рентгенологических изменений).
Диагностическую ценность имеют только краевые остеофиты, а изолированная пролиферация костной ткани в области межмыщелковых бугорков большеберцовой кости с их утолщением и заострением диагностического значения не имеет (остеофиты в этой области закономерно появляются во второй половине жизни человека и, как правило, не сопровождаются какими-либо клиническими проявлениями).
Остеофиты следует отличать от энтезофитов – оссификации мест прикрепления к костям связок, сухожилий и капсулы сустава. Энтезофиты не имеют значения в диагностике гонартроза, хотя могут быть источником боли. Их частота так же, как и частота остеофитов, закономерно увеличивается по мере старения. В области коленного сустава энтезофиты чаще всего развиваются в области надколенника, в местах прикрепления четырехглавой мышцы и собственной связки.
В качестве диагностических критериев остеоартроза коленного сустава, в наибольшей мере отражающих клинические представления об этом заболевании и приемлемых в настоящее время для практики, можно рекомендовать критерии M.Lequesne (1980):
1 — ограничение и/или болезненность при пассивном сгибании коленного сустава (сгибание в норме не менее 135°, разгибание – 0°);
2 — сужение щели бедренно-большеберцовых или бедренно-надколенникового сустава;
3 — остеофиты и/или субхондральный склероз и/или субхондральные кисты.
Диагноз устанавливается при наличии всех трех признаков и исключении следующих заболеваний: ишемический некроз кости, костная болезнь Педжета, хондрокальциноз (пирофосфатная артропатия), гемохроматоз, охроноз, гемофилия, артриты, инфекции сустава (в том числе туберкулез), сустав Шарко (нейроартропатия), пигментный виллезонодулярный синовит, хондроматоз (к списку заболеваний, которые приведены в критериях M.Lequesne, следовало бы добавить разнообразную патологию окружающих коленный сустав мягких тканей — сухожилий, мест их прикреплений, синовиальных сумок — это особенно актуально у лиц пожилого возраста, когда наличие остеоартроза имитируется рентгенологическими изменениями, характерными для старения опорно-двигательного аппарата).
К сожалению, все без исключения клинические проявления гонартроза неспецифичны. Источником боли при гонартрозе являются самые различные структуры сустава (кроме хряща), что определяет разнообразие характера болевых ощущений. Это нашло отражение в критериях M. Lequesne — список из 11 заболеваний, предлагаемых для дифференциальной диагностики, имеет не вспомогательное, а решающее значение, и как было сказано ранее — объясняется отсутствием при остеоартрозе патогномоничных признаков, которые могут быть выявлены при использовании общедоступных методов обследования.
Следует отметить низкую диагностическую значимость при гонартрозе так называемой боли механического типа; боль этого типа (появляющаяся при нагрузке массой тела, при ходьбе или стоянии и стихающая в покое) отмечается также у значительного числа больных ревматоидным артритом в случае поражения коленного сустава.
Критерии гонартроза без использования данных рентгенографии — американской коллегией ревматологов (АКР; 1986) были предложены три варианта классификационных критериев остеоартроза коленного сустава, два из которых позволяют (по мнению авторов) обходиться без рентгеновского метода обследования:
— клинические критерии (чувствительность 95%, специфичность 69%):
• боль в коленном суставе и как минимум 3 из 6 следующих признаков;
• возраст старше 50 лет;
• скованность менее 30 мин.;
• хруст;
• костная болезненность;
• гипертрофия костей, составляющих сустав;
• отсутствие гипертермии над суставом при пальпации;
— клинико-лабораторные критерии (чувствительность 92%, специфичность 75%):
• боль в коленном суставе и как минимум 5 из 9 следующих признаков;
• возраст старше 50 лет;
• скованность менее 30 мин.;
• хруст;
• костная болезненность;
• гипертрофия костей, составляющих сустав;
• отсутствие гипертермии над суставом при пальпации;
• СОЭ<40 мм/ч (по Вестергрену);
• ревматоидный фактор < 1:40;
• синовиальная жидкость типичная для остеоартроза.
Необходимо отметить, что критерии гонартроза, предложенные американской коллегией ревматологов, являются не диагностическими, а классификационными, и не предлагались для клинической диагностики — они созданы в целях предварительной сортировки различных групп болезней, что, как считается, полезно для стандартизации отчетности, при эпидемиологических исследованиях, а также для унификации отбора больных в многоцентровые испытания лекарственных средств.
Коленные суставы – одни из самых трудных для правильного рентгенологического исследования из-за их структурной сложности и широкого диапазона движений. Остеоартроз в коленных суставах может быть ограниченно распространенным даже в определенном отделе сустава, что также затрудняет диагностику изменений в суставе. Последние клинические и эпидемиологические работы подтвердили важность исследования пателло-феморального сустава в оценке остеоартроза коленного сустава, так как совместное исследование этих суставов обнаруживает заболевание приблизительно в 50% от всех обследованных больных и доказывает, что к прямой рентгенографии коленных суставов необходимо в обязательном порядке добавлять прицельный снимок надколенника в боковой или аксиальной проекции. Рентгенологическое исследование феморо-пателлярного сустава может быть проведено в положении больного лежа на животе с максимально согнутой в коленном суставе ногой или с использованием метода Ahlback, когда больной стоит и коленный сустав согнут под углом 30° от вертикального положения. В этом положении сустав находится под функциональной нагрузкой, гарантируется, что поверхности сустава хорошо видны, обеспечивается более точная оценка хрящевой ткани, чем в том случае, когда больному проводится исследование в положении лежа.
Рентгенологическая диагностика артроза феморо-пателлярного сустава в боковой и аксиальной проекциях характеризуется:
• сужением суставной щели между надколенником и бедром;
• остеофитами на задних углах надколенника и мыщелков бедренной кости;
• субхондральным остеосклерозом надколенника;
• единичными субхондральными кистами со склеротическим ободком.
Данный артроз почти всегда наружный, иногда наружный и внутренний, редко – только внутренний (диагностируется только по аксиальному снимку).
Рентгенологическая классификация стадий гонартроза по Келгрену:
• I стадия — кистевидная перестройка костной структуры, линейный остеосклероз в субхондральной части, появление маленьких краевых остеофитов;
• II стадия — кроме признаков первой стадии наблюдаются более выраженный остеосклероз и сужение суставной щели;
• III стадия — выраженный субхондральный остеосклероз, большие краевые остеофиты, значительное сужение суставной щели;
• IV стадия — выявляются грубые, массивные остеофиты, суставная щель прослеживается с трудом, эпифизы костей, образующих сустав, деформированы.
В России распространена рентгенологическая классификация остеоартроза по стадиям развития, разработанная Н. С. Косинской:
• I стадия — характеризуется главным образом краевыми костными разрастаниями при незначительном сужении суставной щели;
• II стадия — суставная щель сужена более отчетливо, возникает субхондральный остеосклероз;
• III стадия — резкое сужение суставной щели сопровождается уплощением суставных поверхностей и развитием кистовидных образований.
Источник: http://doctorspb.ru/articles.php?article_id=894

 English
English Русский
Русский Հայերեն
Հայերեն