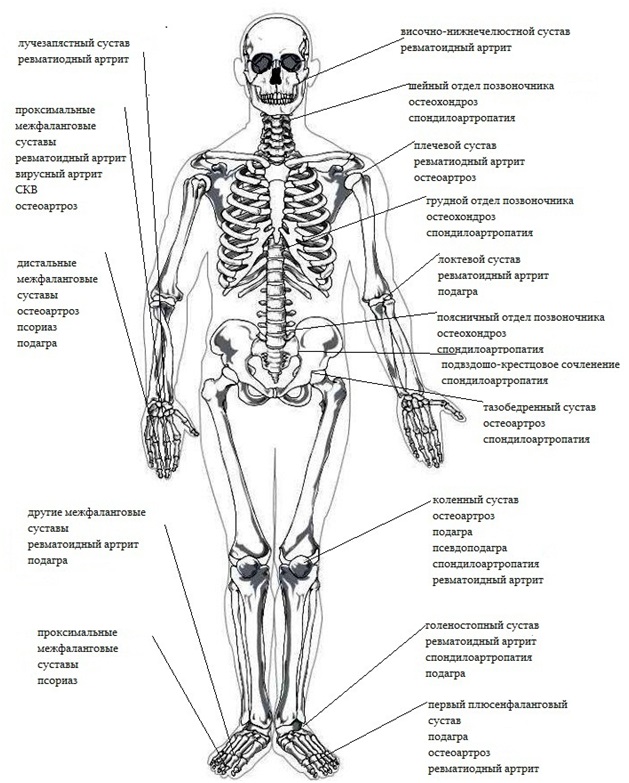
Типичная локализация артритов
Ревматология («rheuma» – поток, течение и «logos» – изучение, наука) — специальный раздел медицины, занимающийся внутренними болезнями и изучающий около 200 различных заболеваний, обусловленные поражением суставов, мышц, соединительных и периартикулярных тканей. В их патогенезе существенную роль отводится наследственному фактору и нарушениям системы иммунологического надзора. Этим болезням свойственна крайнее разнообразие клинических проявлений, острое либо хроническое (волнообразное) течение, высокая степень инвалидизации. Помимо этого, ряд эндокринных, неврологических, инфекционных заболеваний поражают костно-мышечные и суставные структуры, что в свою очередь расширяет круг интересов ревматологии. Специалисты, в задачи которых входит изучение, лечение и вопросы диагностики ревматических заболеваний, называются ревматологами. Различают детскую и взрослую ревматологию. Ревматологические заболевания у детей имеют свои специфические особенности возникновения, симптоматики и протекания и нуждаются в особой схеме лечения.
На сегодняшний день самыми распространенными болезнями в мире являются заболевания суставов. В различных странах от 16% до 23% населения старше 15 лет страдают какой-либо ревматической патологией. По данным ВОЗ, примерно 30% временной и 10% стойкой нетрудоспособности населения мира приходится на ревматические болезни. В Европе почти каждая семья имеет какое-то ревматическое заболевание. Ревматические заболевания возникают во всех возрастных группах, независимо от пола, хотя женщины болеют чаще, чем мужчины. При неправильном лечении ревматических заболеваний значительно затрудняются повседневные действия, как ходьба, подъём па лестнице, приготовление пищи, соблюдение гигиены. Ревматические заболевания значительно влияют на качество жизни населения — они могут оказывать огромное воздействие на работоспособность. Это самая частая причина получения больничных листов и преждевременного ухода на пенсию, приводя к инвалидности, даже среди населения трудоспособного возраста. Более того, нелеченные ревматические заболевания приводят к сокращению продолжительности жизни. Есть и финансовые проблемы, связанные с ревматическими заболеваниями. Значительные общественные затраты приходится на лечение все более возрастающей прослойки пожилого и старческого контингента, страдающих, в основном, дегенеративными заболеваниями опорно-двигательного аппарата. В соответствии с недавними исследованиями это самые дорогие из всех заболеваний в системе здравоохранения Европы. Экономическое бремя ревматических заболеваний весьма значительно: их стоимость оценивается более чем в 200 миллиардов евро в Европе. Вышесказанное свидетельствует, что ревматические болезни являются серъезной проблемой для общественного здравоохранения.
К ревматической патологии относятся разнообразные болезненные состояния с вовлечением в процесс суставов, костей, хрящей, сухожилий, связок и мышц. Ревматические заболевания также называются мышечно-скелетными заболеваниями, и характеризуются болью и снижением объёма движений и функций одной или более областей мышечно-скелетной системы, когда имеются признаки воспаления, припухания, покраснения, чувства жара в поражённой области. При ревматических заболеваниях также могут поражаться и внутренние органы.
Ревматические заболевания чаще всего протекают с локальными или системными поражениями суставов и соединительной ткани. Объединяющим фактором для всех заболеваний ревматологического характера являются воспалительные процессы и ослабление иммунитета. Из более чем двухсот ревматологических заболеваний наиболее часто встречаются:
- ревматизм — воспалительное заболевание с преимущественным поражением сердца;
- системные васкулиты — воспалительные заболевания с преимущественным поражением кровеносных сосудов (легочно-почечный синдром, аорто-артериит, височный артериит, узелковый периартериит, микроскопический полиартериит, облитерирующий тромбангиит, гранулематоз Вегенера, геморрагический васкулит);
- диффузные болезни соединительной ткани — иммуновоспалительные заболевания с аутоиммунным поражением соединительной ткани различных систем организма (системная склеродермия, системная красная волчанка, дерматомиозит, болезнь Шегрена, синдром Шарпа);
- болезни суставов — воспалительные заболевания с преимущественным поражением суставов (анкилозирующий спондилит, остеоартроз, остеопороз, артриты (реактивный, ревматоидный,псориатический), подагра).
Суставы — подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой. Как целостный орган, сустав принимает важное участие в осуществлении опорной и двигательной функций, позволяющее сочленяющимся костям совершать движения относительно друг друга с помощью мышц. Суставы располагаются в скелете там, где происходят отчетливо выраженные движения: сгибание и разгибание, отведение и приведение, пронация и супинация, вращение. У человека 360 суставов. Каждый сустав образован суставными поверхностями эпифизов костей, покрытыми гиалиновым хрящом, суставной полостью, содержащей небольшое количество синовиальной жидкости, суставной сумкой и синовиальной оболочкой. В полости коленного сустава присутствуют мениски — эти хрящевые образования увеличивают конгруэнтность (соответствие) суставных поверхностей и являются дополнительными амортизаторами, смягчающими действие толчков.
Мышцы или мускулы (от лат. musculus — мышца (mus — мышка, маленькая мышь) — органы тела животных и человека, состоящие из упругой, эластичной мышечной ткани, способной сокращаться под влиянием нервных импульсов. Предназначены для выполнения различных действий: движения тела, сокращения голосовых связок, дыхания. Мышцы позволяют двигать частями тела и выражать в действиях мысли и чувства. От исправной работы мышц, состоящих из трёх основных групп, зависит не только подвижность организма, но и функционирование всех физиологических процессов. В теле человека 640 мышц (в зависимости от метода подсчёта дифференцированных групп мышц их общее число определяют от 639 до 850). Самые маленькие прикреплены к мельчайшим косточкам, расположенным в ухе. Самые крупные — большие ягодичные мышцы, они приводят в движение ноги. Самые сильные мышцы — икроножные и жевательные. Самая короткая мышца тела находится под верхней губой и поднимает уголки рта при улыбке; самая длинная мышца человека — портняжная — начинается от верхней части таза (так называемой передней верхней подвздошной ости), проходит наискось по передней поверхности бедра и прикрепляется к внутренней части колена (так называемой большеберцовой кости). А работой всех мышечных тканей управляет нервная система, которая обеспечивает их связь с головным и спинным мозгом и регулирует преобразование химической энергии в механическую.
К сожалению, медицина пока не может дать однозначного ответа на вопрос о причинах возникновения большинства ревматических болезней. Большинство специалистов считают, что причиной всему генотип, который достается пациенту в наследство от его предков. Предрасположенность к заболеванию, а также влияние провоцирующих факторов приводит к иммунологическому сдвигу, нарушению (запускается работа одного или нескольких имеющихся генов) в результате которого начинает развиваться аутоиммунное воспаление. Провоцирующими факторами являются: инфекции и интоксикации, нервные потрясения и гормональный сдвиг, а также неумеренное нахождение под ультрафиолетовыми лучами солнца (загорание). Проявления ревматологических патологий свойственно для пациентов любой возрастной группы, но преимущественно они встречаются у людей зрелого возраста от 45 лет и старше. Так, к примеру, у молодых редко возникают такие ревматические болезни, как остеопороз, остеоартроз и ревматическая полимиалгия. Хотя на фоне травматических поражений суставов и интенсивных физических нагрузок артроз зачастую наблюдается и у молодежи. Особенно выражена эта тенденция у спортсменов и любителей экстрима. Аналогично, женщины детородного возраста, перенесшие операции по поводу заболеваний матки или яичников (не получившие заместительной терапии после удаления этих органов), на фоне гормонального сбоя предрасположены к возникновению остеопороза. Некоторые ревматологические заболевания могут чаще встречаться у лиц определенного пола. Так, системные (аутоиммунные) заболевания, ревматоидный артрит, васкулиты и ревматическая полимиалгия являются по большей части женскими заболеваниями, а псориатический артрит, подагра и болезнь Бехтерева (анкилозирующий спондилит) более характерны для представителей сильного пола. Таким образом, к основным причинам, по которым развиваются болезни суставов, современная медицина относит следующие:
1. Малоподвижный образ жизни, или образ жизни с неправильным распределением физических нагрузок — активные физические нагрузки чрезмерное усердие в занятиях спортом приводит к перегрузке суставов, что в дальнейшем может привести к его воспалению.
2. Наличие избыточного веса или ожирение приводят к тому, что под воздействием лишнего веса суставы испытывают чрезмерные нагрузки, как итог — нарушение их функций.
3. Неправильная осанка — сколиоз, также, при определенных условиях может привести к возникновению боли в суставах и развитию их болезней.
4. Инфекционные заболевания, такие как туберкулез, сифилис, гонорея, бруцеллез, ангина, грипп и ряд других, могут давать осложнения на суставы, вызывая в них воспалительные и дистрофические явления.
5. Аутоиммунные реакции — самая распространенная из таких болезней является ревматоидный артрит.
6. Механическая травматизация суставов, часто наблюдается у профессиональных спортсменов и людей некоторых профессии, по долгу службы подвергающих перегрузке суставы, например, грузчиков, водителей, портных, рабочих подвергающихся вибрации и др.
7. Наследственная предрасположенность. Установлено, что ревматоидный артрит и ревматизм встречаются гораздо чаще у людей, чьи родственники также страдают данными недугами.
Помимо перечисленных причин существуют и другие факторы способные привести к болям в суставах и развитию их патологии. Это такие факторы, как: неправильное питание, плохое состояние экологии, неблагоприятный климат, хронический стресс.
За последние десятилетия ревматология сделала большой шаг вперед. Методы лечения и диагностики ревматических заболеваний претерпели серьезнейшие изменения благодаря быстрому развитию физики, химии и биологии. Последние успехи в ревматологии тесно связаны с достижениями иммунологии, изучающей работу иммунной системы человека, так как в основе многих ревматических заболеваний лежат именно иммунные сбои. Современная иммунологическая диагностика, позволяющая обнаружить соответствующие определенной патологии антитела, является серьезным подспорьем при постановке диагноза для врача-ревматолога. Определённый диагноз ревматического заболевания устанавливается при оценке истории болезни, по результатам физического осмотра, данных специальных лабораторных анализов и компьютерного исследования. Имеются разные методы лечения, которые помогают справиться с болью, контролируют симптомы артрита. Нет ни одного лекарства или метода лечения, которые были бы оптимальными для всех пациентов. Многие воспалительные ревматические заболевания лечатся так называемыми базисными противовоспалительными препаратами, которые имеют более выраженный клинический эффект, чем лекарства, уменьшающие симптомы заболевания. Новые генно-инженерные биологические препараты являются наиболее эффективными. Приём лекарств является традиционным лечением артрита, но также имеются другие методы лечения: введение лекарств в сустав или мягкие ткани, натуропатия, акупунктура, хиропрактика, альтернативная медицина и хирургические вмешательства.
Об артрите имеется много неправильных представлений. Вот несколько примеров ошибочных представлений об артрите. Они возникают от передачи неправильной информации и могут помешать человеку правильно реагировать на болезнь:
- Артрит – заболевание пожилого возраста. В действительности артрит может возникать в любом возрасте.
- Причиной артрита является холодный и влажный климат. Практически климат не является причиной развития болезни и лечебным фактором.
- Артрит вызывается плохим питанием. Однако, не имеется чётких научных доказательств, что какая-то пища может вызывать или предотвращать артрит. Только при подагре употребление определённых видов продуктов или напитков (алкоголь) может вызвать приступ болезни.
Можно подозревать у себя ревматическое заболевание, если у вас имеются следующие признаки и симптомы:
- боли в суставах (утренняя скованность движений проходит только после получасовой разминки с целью добиться комфортного безболезненного движения);
- одеревенелость в области спины (особенно это касается пояснично-крестцового отдела у мужчин);
- повышенная температура тела, отмечаемая на протяжении нескольких дней;
- отечность или припухлость в области суставов, изменение их конфигурации за счет изменений костной и хрящевой ткани;
- ощущение при прикосновении теплоты сустава по сравнению с окружающими тканями (вплоть до горячего);
- слабость в конечностях, ломота в суставах, боли в мышцах;
- узловатые образования на кожных покровах от розоватых до багрово-синюшных;
- перенесенная недавно урогенитальная или острая кишечная инфекция, не проходящее покраснение лба и щек;
- появление на коже участков с изменением внешнего вида и нарушением чувствительности;
- переломы костей, нарушения их роста;
- появление на коже растяжек (если не было беременности или предшествующего похудания);
- сильные головные боли, имеющие четкую локализацию (особенно в сочетании со слабостью, проливным потом или субфебрильной температурой);
- любые сочетания вышеуказанных симптомов или каждый из них, появившийся в результате перечисленных провоцирующих факторов;
- спонтанные аборты, невынашивание беременности и прочие акушерские патологии;
- появление схожих симптомов или наличие ревматических заболеваний у кровных родственников.
Если в процессе обследования пациента у врача возникает подозрение на наличие ревматических заболеваний, то он зачастую привлекает к работе специалистов других профилей: фтизиатра, кардиолога, гематолога, инфекциониста, онколога. Это объясняется тем, что ревматология тесно связана с другими областями медицины в силу схожей симптоматики, а ревматические болезни могут маскироваться под другие заболевания. Они очень коварны, так как их проявления многообразны, синдромы схожи с признаками заболеваний другой этиологии, а симптомы размыты и непостоянны. Большое внимание уделяется также профилактике ревматологических заболеваний. Ведется борьба с ожирением, пациентам назначаются ЛФК и физические нагрузки, специалисты следят за их рациональным питанием. Быстрое развитие ревматологии позволяет надеяться на разрешение в ближайшем будущем большинства неясных вопросов этой науки.
Тем не менее, в ряде случаев 100%-го выздоровления, к сожалению, не могут гарантировать даже самые современные методы лечения. До сих пор полностью не выявлена этиология некоторых ревматических заболеваний. Пока досконально изучен лишь стрептококк один из возбудителей ревматизма. Изучаются возможные влияния некоторых других вирусов и бактерий на иммунную систему организма. Это урогенные и кишечные инфекции, вирусы ОРВИ (ОРЗ) и ангины. Ревматологические больные должны обладать немалым терпением и быть очень дисциплинированными, чтобы избавиться от недуга. Только в точности выполняя указания и назначения врача можно рассчитывать на постановку верного диагноза, правильный подбор лекарственных препаратов и процедур и эффективное лечение.

 English
English Русский
Русский Հայերեն
Հայերեն