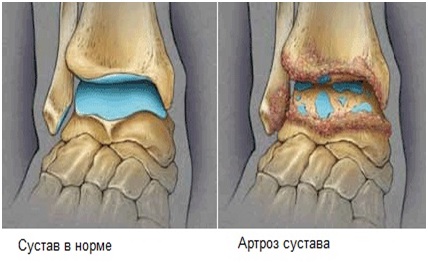
Остеоартроз голеностопного сустава — довольно часто встречающееся дегенеративного-дистрофическое заболевание (выявляемое приблизительно с одинаковой частотой у мужчин и у женщин), которое поражает хрящевой покров голеностопного сустава, что приводит к его разрушению и нарушению функций сустава. Голеностопный сустав формируют малоберцовая, большеберцовая кости, таранная кость, наружная и внутренняя лодыжки, он окружен сильным и развитым связочным аппаратом, который удерживает сустав в правильном положении. При нормальной ходьбе сустав выдерживает нагрузку в 7 раз превышающую вес нашего тела. Благодаря строению сустава в виде U-образной вилки, объём движений в нем ограничивается только сгибанием-разгибанием, и незначительными движениями в саггитальной плоскости (влево-вправо).
Артрозы голеностопного сустава делятся на первичные – не ясной этиологии (т.е. возникающие без видимых причин), которые развиваются на первично не измененном хряще, чаще при избыточных нагрузках на сустав; и вторичные, причины развития которых многообразны:
■ несоответствие нагрузки на сустав с возможностью хряща противостоять этой нагрузке (часто это причина характерна для спортсменов [бегунов, футболистов], когда тяжелая физическая нагрузка на сустав комбинируется с многократно повторяющимися однотипными движениями в нем);
■ заболевания, для которых характерны нарушения метаболизма, например, подагра, сахарный диабет и др. (при данных заболеваниях нарушается синтез некоторых веществ, входящих в состав хрящевой ткани, поэтому её структура изменяется, хрящ становится более мягким и подверженным разрушениям);
■ артриты различной этиологии, например, ревматоидный артрит (воспаление синовиальной оболочки сустава и выделение в полость сустава воспалительных повреждающих факторов, также неблагоприятно сказывается на состоянии гиалинового хряща, и снижает его устойчивость к нагрузкам);
■ ожирение (избыточная масса тела увеличивает нагрузку на уже и без того, сильно нагружаемый сустав);
■ дисплазия, остеодистрофия и другие наследственные заболевания, в основе которых лежит процесс нарушения синтеза соединений, входящих в состав хряща, покрывающего поверхности сочленяющихся костей;
■ сопутствующая патология стопы, такая как врожденная косолапость, полая стопа, плоскостопие (приводят к компенсаторному перераспределению нагрузки и нарушению соотношения между суставными поверхностями в голеностопном суставе).
Артроз голеностопного сустава в отличие от артрозов крупных суставов колена и бедра — в большинстве является следствием перенесенной тяжелой травмы голеностопного сустава:
■ внутрисуставные переломы малоберцовой и большеберцовой костей, таранной кости, которые приводят к нарушению правильных взаимоотношений между суставными поверхностями сустава и перераспределению нагрузки в нем, в результате чего нарушается биомеханика сустава, происходит быстрое «изнашивание» хрящевого покрова;
■ часто повторяющиеся травмы связочного аппарата области голеностопного сустава, такие как «подворот» стопы, во время которого происходит повреждение (растяжение, разрывы) связок, стабилизирующих голеностопный сустав; в дальнейшем, при недостаточном сроке лечения (в т.ч. иммобилизации сустава) эпизоды подворачивания стопы могут повторяться, что в конечном итоге приводит к появлению прогрессирующей нестабильности голеностопного сустава; при каждом подвывихе наряду с повреждением связочного аппарата происходит и повреждение хряща сочленяющихся костей, со временем переходящее в артрозные изменения.
В структуре общей патологии опорно-двигательного аппарата нижней конечности повреждения голеностопного сустава занимают одно из первых мест, составляя 6 — 12% всех переломов скелета и 30 — 45% переломов костей голени. Несмотря на значительные успехи в лечении травм данной локализации, частота неудовлетворительных исходов в зависимости от вида повреждения колеблется от 8 до 25%. Выход на инвалидность после лечения составляет до 2 — 5% больных. Однако даже в случае восстановления конгруэнтности суставных поверхностей, дистального межберцового синдесмоза и капсулярно-связочного аппарата у многих больных (1 — 30%) с течением времени, зависящего от вида первичных повреждений суставообразующих структур и недостатков их лечения, развивается деформирующий остеоартроз.
Патогенез посттравматического и других вторичных артрозов на конечных этапах схож. Хрящ теряет свою эластичность, становится шероховатым, разволокняется, в нём появляются трещины, происходит обнажение кости. Отсутствие амортизации при давлении на суставную поверхность костей приводит к их уплотнению (субхондральному остеосклерозу) с образованием участков ишемии, склероза, кист. Одновременно по краям суставных поверхностей эпифизов хрящ компенсаторно разрастается, а затем происходит окостенение — образуются краевые остеофиты (костные экзостозы). Особенность таранной кости (участвующей в образовании голеностопного сустава)- отсутствие зон прикрепления мышц и сухожилий в комбинации с малым диаметром питающих сосудов, вариацией внутрикостных анастомозов и недостатком коллатерального кровоснабжения, что становится фактором, предрасполагающим к развитию остеонекроза. При этом происходит вовлечение надтаранного и подтаранного суставов.
■ На 1 стадии заболевания боли в голеностопном суставе возникают периодически, после длительных физических нагрузок, быстро проходящие в покое, также характерно появление умеренной отечности в конце дня. Боли чаще всего локализуются по передней поверхности, по линии сустава, иррадиируют (распространяются) под лодыжки по боковым поверхностям.
■ На 2 стадии болевой синдром прогрессирует, боли носят постоянный характер, проходят только после длительного отдыха. Появляется крепитация — «хруст» в суставе при движениях, объем движений ограничен. Для 2-ой стадии характерны стартовые боли, то есть боли при начале движений в суставе, ходьбе, которые немного уменьшаются по прошествии некоторого времени. Периодически пациента беспокоят синовиты – накопление избыточного количества жидкости в полости сустава, за счет чего сустав деформируется и увеличивается в размерах.
■ В 3-ей стадии боли носят интенсивный, постоянный характер. Голеностопный сустав и нижняя треть голени резко отечны, деформация более выражена, возможны только качательные движения в суставе. Изменяется походка, для передвижения пациенты используют дополнительную опору в виде трости. Из-за снижения нагрузки на пораженную конечность мышцы окружающие голеностопный сустав атрофируются.
Для диагностики артроза голеностопного сустава используются такие методы как рентгенография, компьютерная и магнитно-резонансная томография, ультразвуковое исследование (на предмет наличия воспалительного процесса в суставе). Самым простым способом является рентгенодиагностика. На 1-ой стадии еще трудно обнаружить какие-либо изменения в суставе, тем более что клиника не всегда хорошо выражена (рентгенологически 1-ая стадия остеоартроза практически не выявляется, только иногда заметно неравномерное сужение суставной щели). Во 2-ую стадию уже заметны костные разрастания по краям суставных поверхностей (т.е. по краям суставных поверхностей лодыжек большеберцовой, таранной костей), суставная щель уже чем в норме. На рентгеновском снимке голеностопного сустава в 3-ей стадии артроза видно резкое (значительное) сужение суставной щели, вплоть до ее исчезновения также различают массивные костные наросты (разрастания) по всей поверхности сустава и свободные фрагменты хряща в суставной полости.
В консервативном лечении остеоартроза голеностопного сустава используется комплексный подход, который подразумевает под собой сочетание разгрузки сустава – ходьба с тростью, медикаментозной терапии, физиотерапевтического лечения, лечебной физкультуры и ставит перед собой следующие цели: купировать болевой сидром, увеличить объем движений в суставе, недопустить дальнейшего прогрессирования заболевания и разрушения суставного хряща. Медикаментозная терапия включает в себя обезболивающие (анальгеики) и противовоспалительные препараты (НПВС), также курсами принимаются препараты, улучшающие микроциркуляцию и кровообращение в суставном хряще (такие как трентал, пентоксифилин). Иногда пробуют отсрочить разрушение хряща с помощью инъекций (внутрисуставных) хондропротекторов, способствующих восстановлению хряща. Среди методов физиотерапевтического воздействия, наибольшее применение нашли тепловые процедуры, электрофорез, фонофорез с гидрокортизоном, лазеротерапия, магнитотерапия, диадинамотерапия. Нередко облегчение болевого синдрома приносит ношение индивидуально подобранной ортопедической обуви или стелек, массаж области голеностопного сустава и стопы. При отсутствии положительной динамики от консервативного лечения, выраженном болевом синдроме, деформации голеностопного сустава показано оперативное лечение, при этом происходит выбор между следующими методами лечения:
■ протезы синовиальной жидкости: протезы синовиальной жидкости представляют собой синтетические полимерные вещества, обладающие хорошей вязкостью и биосовместимостью; введенные внутрисуставно, они обеспечивают защиту суставного хряща и смазку трущихся поверхностей;
■ лечебно-диагностичекская санационная артроскопия – современный вид оперативного лечения — относится к высокотехнологичным малоинвазивным вмешательствам; во время операции врач имеет возможность осмотреть полость пораженного сустава, удалить разрушенный хрящ, спайки в суставе, кусочки хряща, свободно лежащие в полости сустава (так называемые «хондромные тела»); после операции объем движений в суставе увеличивается;
■ артродез голеностопного сустава – оперативное обездвиживание голеностопного сустав; в ходе операции происходит удаление суставных поверхностей голеностопного сустава, сопоставление обработанных поверхностей большеберцовой и таранной кости, и их фиксация; через 3 — 4 месяцев наступает полное сращение этих костей; после проведения операции движения в суставе становятся невозможными и боли в голеностопном суставе прекращаются; однако, частично происходит компенсирование объема движений за счет переднего отдела стопы, что не приводит к значительному расстройству функции конечности в целом;
■ эндопротезирование голеностопного сустава — полная замена голеностопного сустава на искусственный; это сложная, высокотехнологичная операция, при успехе которой человек забывает о проблемах с голеностопным суставом на многие годы; в ходе операции хирург полностью заменяет трущиеся поверхности сустава на металлические; между металлическими поверхностями устанавливается полиэтиленовый вкладыш, что обеспечивает гладкое скольжение суставных поверхностей.
Источник: http://doctorspb.ru/articles.php?article_id=3074

 English
English Русский
Русский Հայերեն
Հայերեն