ДЕРМАТОСКОПИЯ
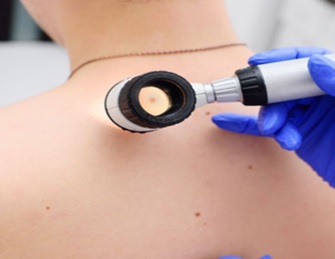
Дерматоскопия (синоним — эпилюминисцентная микроскопия) это инструментальное неинвазивное исследование поверхностных поражений кожи с помощью специального прибора — дерматоскопа. Дерматоскопия полезна для дифференциальной диагностики новообразований на коже — доброкачественных и онкологических. Это неинвазивный метод, который позволяет увидеть структуру кожи с увеличением в 10 раз (х10) и более.
Впервые микроскопия кожного покрова была применена в 1663 году Johan Christophorus Kolhaus. Он исследовал с помощью микроскопа кровеносные сосуды ногтевого ложа. 1893 год — метод трансформирован в микроскопию кожи с P. Unna. Сравнительные исследования красной и обычной кожи установили, что оптические свойства поверхностных слоев эпидермиса мешают проникновению света в дерму. Для увеличения проникновения света и получения изображения глубоких слоев кожи было применено водорастворимое масло. 1920 год — дерматолог Иоганн Сапфьер совершенствует методику применением источника света и вводит термин «дерматоскопия». 1989 год — врачи-дерматологи Мюнхенского Университета Людвига-Максимилиана разработали прибор для дерматоскопии, оснащенный галогенной лампой, которую можно держать в руке. В 1989 году в Гамбурге на первой рабочей встрече по проблемам дерматоскопии были разработаны рекомендации, которые включали подробный список дерматоскопическое признаков пигментных нарушений:
- нерегулярная пигментированная ретикулярная сеть;
- неравномерные точки и пятна;
- неравномерные полосы;
- бело-голубая вуаль;
- неравномерная пигментация;
- частицы регрессии пигментного новообразования;
- атипичные сосудистые новообразования.
Статистика показывает, что с каждым годом число развития раковых патологий кожи увеличивается. Воздействие ультрафиолета, которое происходит ежедневно, вызывает негативные изменения структуры кожи. Процесс облучения не прекращается даже зимой. К группе риска относятся обладатели светлой кожи и волос, сероглазые и голубоглазые люди. Следует знать, что словосочетания «здоровый загар» в медицинской терминологии нет. Использование средств защиты от ультрафиолета — не прихоть, а необходимость. В ходе обследования при помощи дерматоскопа можно вовремя выявить проблемы с кожей и распознать меланому на ранней стадии.
Родинки (пигментные невусы) — доброкачественные новообразования. Но некоторые из них способны трансформироваться в агрессивную опасную злокачественную опухоль — меланому. Важно знать: научные исследования показывают, что только 30% меланом развиваются из ранее существовавших пигментных невусов. В 70% случаев злокачественная опухоль возникает на неизмененной коже, там, где родинок не было. Факторы риска:
- Большое количество родинок на теле.
- Диспластические невусы — особые родинки, которые имеют большие размеры, неровные края, неравномерную окраску.
- Врожденные меланоцитарные невусы — родинки, которые присутствуют на теле ребенка с рождения. Обычно дети рождаются без родинок — они появляются в течение жизни. Наиболее опасны гигантские врожденные невусы диаметром более 10 см. Они перерождаются в меланому с вероятностью 30%.
Результаты диагностики, полученные в ходе дерматоскопии новообразований кожи, подтверждаются анализами в более чем 90% случаев. Это значительно больше, чем при обычном визуальном обследовании. Несколько лет назад это было возможно только лишь на основании гистологического анализа тканей после хирургического иссечения. В ходе дерматоскопии врач оценивает параметры патологических новообразований — их структуру, цвет, рельефность, размеры, контуры и четкость границ. На основе этих данных дается заключение. Врач может детально рассмотреть эпидермис, его цвет, дермо-эпидермальные соединения и сосочковый слой дермы. Во время процедуры врач получает сведения о структуре тканей кожи, находящихся ниже рогового (верхнего) слоя. Подобная визуальная оценка повышает эффективность диагностики кожи, изучения структуры и характеристик новообразований вплоть до оценки сосудов, в частности, родинок и других новообразований кожи. В онкологии осмотр кожи под увеличением позволяет распознавать безопасные новообразования, злокачественные опухоли, а также обнаруживать на ранних этапах рак кожи (меланому). Присутствие либо отсутствие характерных дермоскопических структур, анализ их размещения и группирования упрощает постановку диагноза, либо значительно сужает диапазон дифференциальной диагностики.
При этом дерматоскопию отличает простота и кратковременность проведения. Методика неинвазивна — здесь нет повреждения тканей и проникновения во внутренние среды организма. Соответственно, нет боли и необходимости в обезболивании. Точно так же нет и противопоказаний — дерматоскопию можно проводить всем, даже беременным и кормящим. Среди достоинств диагностики следует выделить:
- высокую достоверность (в пределах 97 % и выше);
- элементарность;
- возможность проводить оценку наиболее мелких родинок;
- быстроту процедуры;
- безвредность;
- ценовую доступность;
- безболезненность;
- неимение противопоказаний;
- возможность сберечь изображение обследуемого участка для последующего контроль.
Специфика диагностики кожи под увеличением непосредственно зависит от аппарата, который используется во время её проведения. Существует три разновидности дерматоскопии:
- неконтактная поляризованная;
- с применением масла (контактная неполяризованная);
- контактная при поляризованном свете.
Оценить состояние данных структур в ходе стандартного осмотра, не применяя дерматоскоп, нельзя. Внешне дерматоскоп представляет собой компактный портативный прибор, снабженный источниками света и питаемый от встроенного аккумулятора. Дерматоскоп состоит из источника света, может быть поляризованным или неполяризованным, а также с увеличительным стеклом и дополнительными элементами. В зависимости от поставленных целей дерматоскопы имеют множество модификаций. Инновационные дерматоскопы оснащены разнообразными режимами, дающими возможность получать достоверные и актуальные сведения относительно любых новообразований, а также состояния кожи в целом.
Современное оборудование дает возможность увеличения изображения в 60 (х60), 120 (х120), 140 (х140) раз и более. Современные цифровые эпилюминисцентные дерматоскопы способны обрабатывать информацию и записывать ее в цифровом виде. За счёт поляризованной освещённости осуществляется визуализация внутренних слоёв кожи, в то время как неполяризованный свет даёт информацию о её поверхностных слоях. Современные изделия можно подключить к компьютеру с соответствующим программным обеспечением, а затем получить цифровые снимки высокого качества. Это еще больше увеличивает ценность данного метода диагностики. Благодаря эффективному светодиодному освещению, многократному увеличению и высокой разрешающей способности этого прибора опытный специалист может оценить исследуемый участок кожи в малейших деталях, и выявить даже незначительные изменения, что невозможно сделать при обычном визуальном осмотре.
Дерматоскопия является стандартом диагностики новообразований кожи в развитых странах и в обязательном порядке проводится перед удалением любого новообразования (родинки, папилломы, бородавки, невуса и т. д.), она позволяет по внешним признакам определить природу образования, выяснить его безопасность. Также процедура рекомендуется людям из группы риска. В неё входят: пациенты, родственники которых ранее сталкивались с онкологией кожи; общее количество родинок на теле которых превышает 50 штук; имеющие родинки на участках, которые часто подвергаются механическим повреждениям (стопы, шея, грудь, голова).
Не менее важен осмотр кожи под увеличением и при возникновении различных быстро растущих, активно изменяющих внешний вид, окраску образований. Так как большинство аномальных образований на коже на начальных стадиях патологии формируется бессимптомно, деформацию не всегда можно увидеть визуально. В этом случае дерматоскопия позволяет диагностировать родинки и злокачественные опухоли под большим увеличением, не повреждая кожный покров.
Анализируя под увеличением нездоровую зону, доктору не составит труда обнаружить малейшие преобразования, происходящие с клетками, своевременно диагностировать заболевание и подобрать лечение. Дерматоскопия позволяет диагностировать раковые заболевания кожи на самых ранних стадиях. Злокачественные новообразования зачастую формируются из родинок и пигментных пятен (невусов). Сами по себе родинки и невусы являются доброкачественными новообразованиями, но при неблагоприятных условиях они способны малигнизироваться, озлокачествляться. Из-за опасности малигнизации их следует расценивать как предраковые.
Тревожными являются следующие признаки:
- появление новых родинок на данном участке;
- увеличение площади родинки или невуса;
- структура доброкачественных новообразований стала неоднородной;
- появление неприятных ощущений – болезненности, зуда родинок.
Данные признаки не обязательно свидетельствуют о малигнизации, но должны настораживать в этом отношении. Предрасполагающими факторами являются: травматическое повреждение родинки и отягощенная наследственность, когда у кого-либо из близких уже были диагностированы злокачественные кожные новообразования. Во всех этих случаях для того чтобы исключить малигнизацию, проводят дерматоскопию. К этому методу прибегают перед удалением портящих внешний вид родинок на открытых участках тела (лицо, шея, руки, у женщин – зона декольте). Цель все та же – убедиться, что это именно родинка, а не злокачественная опухоль. Наряду с меланомами и невусами дерматоскопию проводят для диагностики других доброкачественных кожных новообразований – папиллом, ангиом и гемангиом.
Всем обладателям родинок необходимо проводить дерматоскопию 2 раза в год перед и после начала повышенной солнечной активности, особенно:
- людям со светлой кожей и светлыми волосами (фототип I-II);
- если размер родинки превышает 0,5 см;
- женщинам в период беременности;
- людям пожилого возраста (от 60 лет);
- людям с наследственной отягощённостью (меланома у родственников);
- если родинка увеличилась, уплотнилась, изменилась в цвете, приобрела неравномерную окраску;
- если в области родинки появилось воспаление, трещины, шелушение, изъязвление, зуд, покалывание;
- после длительного пребывания на солнце.
Любой из этих признаков может свидетельствовать о перерождении родинки в меланому, поэтому требует срочного дерматоскопического исследования. В неотложном порядке срочная дерматоскопия показана пациентам со следующими обнаруженными деформациями внешней структуры родинки:
- зубчатостью краёв;
- асимметричностью;
- преобразованием вида, цвета, величины;
- смешанной окраской различных частей одной родинки;
- болевыми ощущениями в области новообразований, которые сопровождаются зудом и жжением;
- кровоточивостью родинки;
- образованием на родинке углублений, язвочек, микротрещин;
- увеличением родинки, визуально напоминающим «отсевы» или «сателлиты» вблизи главного очага;
- внезапным выпадением волосков на родинке;
- травматичностью, механическими дефектами новообразования.
Во время диагностики на кожу наносят иммерсионный гель или масло для улучшения качества изображения, также применяется полностью бесконтактная дерматоскопия, что исключает риски заражения кожи в клинических условиях. Перед диагностической процедурой не рекомендуется наносить на исследуемые участки косметические и лекарственные средства в виде кремов, мазей и гелей. Однако врач обрабатывает кожу специальными мазями или гелями, которые препятствуют отражению света от исследуемой родинки. Правда, эти мази и гели требуются для приборов с неполяризованным светом. Сейчас на смену им приходят дерматоскопы с поляризованным светом, для которых предварительная обработка кожи не требуется.
Технология поляризованного освещения позволяет посветить исследуемую ткань изнутри и лучше ее осмотреть. Следует заметить, что обнаруженные визуальные изменения не позволяют достоверно судить о малигнизации. Окончательная диагностика злокачественных опухолей ставится только на основе гистологического исследования биопсийного материала. Но биопсия – это инвазивный травматичный метод. Поэтому чтобы понапрасну не причинять боль пациенту, проводят дерматоскопию. Если в ходе дерматоскопии признаков малигнизации нет, то и беспокоиться не о чем. А если эти признаки есть, то они служат показанием к биопсии и последующему гистологическому исследованию полученного материала.
Чаще всего метод дерматоскопии применяют для выявления меланомы. Другие направления использования:
- Цифровая дерматоскопия помогает наблюдать за поражениями кожи, которые похожи на меланому. Пациенту назначают исследования несколько раз с определенным интервалом. Полученные снимки сравнивают и оценивают на наличие изменений в новообразовании. Если структура не меняется, новообразования считается доброкачественным.
- Диагностика опухолей кожи различного характера — карцинома, цилиндрома, ангиома, дерматофиброма, кератоз себорейный и другие разновидности опухолей. Каждое новообразование имеет собственные признаки, которые четко видны под дерматоскопом.
Вспомогательная диагностика чесотки и лобковых вшей. Во время дерматоскопии применяют контрастную жидкость.

 English
English Русский
Русский Հայերեն
Հայերեն