Чрескожная электронейростимуляция (ЧЭНС терапия)
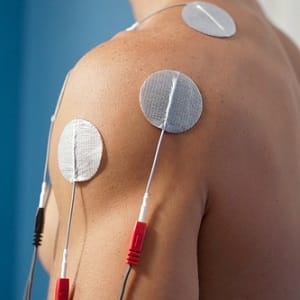
Чрескожная электронейростимуляция (ЧЭНС) или чрескожная электрическая стимуляция нервов (TENS или TNS) — это метод электрической стимуляции, в первую очередь направленный на симптоматическое облегчение боли путем возбуждения сенсорных нервов и, таким образом, стимуляции воротного механизма и/или опиоидной системы. TENS, по определению, охватывает весь диапазон чрескожно применяемых токов, используемых для возбуждения нерва, хотя этот термин часто используется с более ограничительными намерениями, а именно для описания вида импульсов, производимых портативными стимуляторами, используемыми для уменьшения боли. Разные методы применения ЧЭНС связаны с этими различными физиологическими механизмами. Эффективность ЧЭНС варьируется в зависимости от клинического типа боли, но согласно данным исследований, при «правильном» использовании, она дает значительно большее облегчение боли, чем использование плацебо.
Электрическая стимуляция для контроля боли использовалась в Древнем Риме до нашей эры. Скрибоний Ларгус сообщил, что боль снималась, если стоять на электрической рыбе на морском берегу. В 16-18 веках для лечения головной и других болей использовались различные электростатические устройства. В 19 веке устройство под названием “electreat”, наряду со множеством других устройств, использовалось для контроля боли и лечения рака. В 20 веке сохранился только электростимулятор, но он не был портативным и имел ограниченный контроль над стимулом. Разработка современного устройства TENS обычно приписывается К. Норману Шили. Первый современный, носимый пациентом TENS был запатентован в Соединенных Штатах в 1974 году. Первоначально она использовалась для тестирования переносимости электрической стимуляции у пациентов с хронической болью перед имплантацией электродов в спинной мозг. Электроды были присоединены к имплантированному приемнику, который получал питание от антенны, надетой на поверхность кожи. Хотя она предназначалась только для проверки переносимости электрической стимуляции, многие пациенты говорили, что получили такое большое облегчение от самого TENS, что никогда не возвращались за имплантатом. Неврологическое подразделение фирмы “Medtronic” разработало ряд приложений для имплантируемых устройств электростимуляции для лечения эпилепсии, болезни Паркинсона и других расстройств нервной системы.
Тип стимуляции, получаемой от аппарата чрескожной электронейростимуляции, направлен на возбуждение (стимуляцию) сенсорных нервов, и, таким образом, на активацию специфических естественных механизмов облегчения боли. Если считать, что существует два первичных механизма уменьшения боли, которые можно активировать (воротный механизм и эндогенная опиоидная система), будут кратко рассмотрены отличия в параметрах стимуляции, используемых для активации этих двух систем.
Облегчение боли через воротный механизм включает активацию (возбуждение) А-бета (Aβ) волокон, и, таким образом, снижает трансмиссию болевых стимулов по «с»-волокнам через спинной мозг к более высоко расположенным центрам. Для стимуляции Aβ-волокон подходит относительно высокая частота (порядка 90-130 Гц). Вряд ли существует единая частота, которая подходит для каждого пациента, но этот диапазон свойственен большинству людей. Клинически важно найти оптимальную частоту лечения – которая почти наверняка будет варьироваться у разных людей. Настроить аппарат и сказать пациенту, что это «правильная» частота, наверняка не будет максимально эффективным способом лечения, хотя, некоторое облегчение боли вполне может быть достигнуто. Альтернативный подход – стимуляция А-дельта (Aδ) волокон, которые предпочтительнее реагируют на значительно более низкие частоты (порядка 2-5 Гц), которые активируют опиоидные механизмы и обеспечивают уменьшение боли посредством выброса эндогенного опиата (энкефалина) в спинной мозг, который снижает активацию болевых сенсорных путей. Подобно физиологии воротного механизма, маловероятно, что в этом диапазоне есть одна (волшебная) частота, которая лучше всего работает для всех, насколько это возможно пациентов следует поощрять к изучению вариантов. Третья возможность заключается в одновременном стимулировании обоих типов нервов с помощью импульсного режима стимуляции. В этом случае, более высокая частота стимуляции выходного сигнала (обычно около 100 Гц) прерывается со скоростью около 2-3 пульсаций в секунду. Когда аппарат включен, он будет подавать импульсы с частотой 100 Гц, активируя таким образом волокна Aβ и воротный механизм, но, в силу частоты пульсаций, каждая из них будет возбуждать Aδ-волокна, таким образом, стимулируя опиоидный механизм. Для некоторых пациентов этот подход на сегодняшний день является наиболее эффективным в плане облегчения боли, но что касается субъективных ощущений, то многие пациенты найдут его менее приемлемым, чем другие виды чрескожной электронейростимуляции, поскольку здесь больше ощущений по типу «хватания» или «царапанья» и обычно больше в виде мышечных подергиваний, чем только при высоко- или низкочастотных режимах.
Режимы ЧЭНС:
- Традиционная ЧЭНС (Hi TECH, Normal TEST).
- Акупунктурная ЧЭНС (LoTENS, AcuTENS).
- ЧЭНС режима высокочастотных пульсаций.
- ЧЭНС режима модуляций.
ЧЭНС – это неинвазивный метод лечения, который имеет мало побочных эффектов по сравнению с лекарственной терапией. Наиболее частой жалобой является аллергическая реакция кожи (примерно у 2-3% пациентов) и это практически всегда связано с материалом, из которого сделаны электроды, проводящим гелем или скотчем, используемым для того, чтобы электроды оставались на месте. В большинстве случаев ЧЭНС сейчас проводится с использованием самоприклеивающихся, заранее смазанных гелем электродов, у которых есть ряд преимуществ, включая сниженный риск получения внутрибольничной инфекции, легкость применения, более низкие уровни аллергии и меньшую общую стоимость. Цифровые аппараты чрескожной электронейростимуляции становятся более доступными и имеют дополнительные функции (например, автоматизированное колебание частот и более сложные паттерны стимуляции), хотя в настоящее время существует недостаточно клинических исследований, подтверждающих их эффективность. Некоторые из этих устройств предлагают использовать запрограммированные и/или автоматические настройки для лечения.
Устройство обычно подключается к коже с помощью двух или более электродов, которые обычно представляют собой проводящие гелевые прокладки. Типичное устройство TENS с батарейным питанием способно модулировать длительность импульса, частоту и интенсивность. Как правило, TENS применяется с высокой частотой (> 50 Гц) с интенсивностью ниже моторного сокращения (сенсорная интенсивность) или с низкой частотой (<10 Гц) с интенсивностью, вызывающей моторное сокращение. В последнее время многие аппараты TENS используют режим смешанной частоты, который снижает переносимость повторного использования. Интенсивность стимуляции должна быть сильной, но комфортной, с большей интенсивностью, независимо от частоты, что обеспечивает наибольшую анальгезию. Хотя использование TENS доказало свою эффективность в клинических исследованиях, существуют разногласия по поводу того, для лечения каких состояний следует использовать это устройство.
Острая боль. Для людей с недавно возникшей болью (менее трех месяцев), такой как боль, связанная с хирургическим вмешательством, травмой и / или медицинскими процедурами, TENS в некоторых случаях может быть лучше плацебо, однако доказательства пользы очень слабые.
Боли в опорно-двигательном аппарате и шее / спине. Есть некоторые доказательства, подтверждающие пользу использования TENS при хронических мышечно-скелетных болях. Результаты, полученные целевой группой по боли в шее в 2008 году, не выявили клинически значимой пользы TENS для лечения боли в шее по сравнению с плацебо-терапией. Обзор 2010 года не нашел доказательств, подтверждающих использование TENS при хронических болях в пояснице. Другое исследование, изучавшее пациентов с остеоартритом коленного сустава (КОА), подтвердило, что TENS продемонстрировали лучшую эффективность и профиль безопасности, чем слабые опиаты. Учитывая возраст и сопутствующие заболевания населения КОА, которое, как правило, старше, часто склонно к полипрагмазии и чувствительно к побочным реакциям, TENS может быть подходящей немедикаментозной терапевтической альтернативой фармакологическим анальгетикам для лечения боли при остеоартрите коленного сустава.
Невропатия и фантомные боли в конечностях. Имеются предварительные доказательства того, что она может быть полезна при болезненной диабетической нейропатии. Несколько исследований показали объективные доказательства того, что TENS может модулировать или подавлять болевые сигналы в мозге. В двух других исследованиях использовалась функциональная МРТ: одно показало, что высокочастотные TENS вызывали уменьшение связанной с болью кортикальной активации у пациентов с синдромом запястного канала, в то время как другое показало, что низкочастотные TENS уменьшали боль при ударе в плечо и модулировали вызванную болью активацию в головном мозге.
Родовые и менструальные боли. В более ранних исследованиях говорилось, что TENS «показала свою неэффективность при послеоперационных болях и родах». Эти исследования также имели сомнительную способность по-настоящему ослеплять пациентов. Однако более поздние исследования показали, что TENS «эффективны для облегчения боли при родах, и они хорошо зарекомендовали себя беременными участницами». Никаких проблем с матерью, младенцем или родами отмечено не было. Имеются предварительные доказательства того, что TENS может быть полезен для лечения боли при дисменорее, однако требуются дальнейшие исследования.
Боль при раке. Немедикаментозные варианты лечения людей, испытывающих боль, вызванную раком, крайне необходимы, однако из слабых исследований, которые были опубликованы, неясно, является ли TENS эффективным подходом.
Чрескожная электростимуляция нервов является широко используемым методом лечения острой и хронической боли путем снижения чувствительности нейронов дорсальных рогов, повышения уровней гамма-аминомасляной кислоты и глицина и ингибирования глиальной активации. Однако многие систематические обзоры и метаанализы, оценивающие клинические испытания, изучающие эффективность использования TENS для уменьшения различных источников боли, оказались безрезультатными из-за отсутствия высококачественных и объективных доказательств. Потенциальные преимущества лечения TENS включают безопасность, относительную дешевизну, возможность самостоятельного введения и доступность без рецепта. В принципе, для достижения облегчения боли с помощью TENS необходима адекватная интенсивность стимуляции. Анализ точности лечения (имеется в виду, что назначение TENS в ходе испытания соответствовало текущим клиническим рекомендациям, таким как использование «сильных, но комфортных ощущений» и подходящей, частой продолжительности лечения) показал, что испытания с более высокой точностью, как правило, приводили к положительному результату.
Прежде чем назначать курс электростимуляции, необходимо провести пробный сеанс. Это позволит убедиться, что ЧЭНС не усугубит болевые ощущения, и имеет положительный результат в целом. На начальных этапах применяется стандартный режим электронейростимуляции, используемая пациентами с продолжительной практикой метода. Однако уже на ранних этапах, особенно в случае прогресса лечения, следует скорректировать режим. В зависимости от выраженности болевых ощущений курс может составлять от 3 до 10 процедур и повторяться каждые 3-6 месяцев. В целом было установлено, что TENS безопасен по сравнению с фармацевтическими препаратами для лечения боли. Возможные побочные эффекты включают кожный зуд вблизи электродов и легкое покраснение кожи. Некоторые люди также сообщают, что им не нравятся ощущения, связанные с TENS.
Противопоказания к электронейростимуляции:
- Пациенты, не понимающие указания терапевта или не способные сотрудничать с ним.
- Широко обсуждалось, что помещение электродов на туловище, животе или в области таза во время беременности противопоказано, но недавнее исследование свидетельствует, что, хотя это не является идеальной (терапией первой линии) опцией лечения, применение чрескожной электронейростимуляции в области туловища во время беременности может быть безопасно (во всяком случае в литературе не было упомянуто никаких негативных эффектов). ЧЭНС во время родов (для облегчения боли) безопасна и эффективна.
- Пациентам с аллергической реакцией на электроды, гель или скотч.
- Помещение электродов на повреждённую кожу, например, при дерматитах или экземе.
- Применение на передней поверхности шеи или синуса каротидного синуса.
- Людям, которым имплантированы электронные медицинские устройства, включая кардиостимуляторы и кардиодефибрилляторы, не рекомендуется использовать TENS.
- Кроме того, следует соблюдать осторожность перед использованием TENS беременным, страдающим эпилепсией, активной злокачественной опухолью, тромбозом глубоких вен, с поврежденной или хрупкой кожей.
Существует несколько анатомических мест, где электроды TENS противопоказаны:
- Над глазами из-за риска повышения внутриглазного давления.
- На передней части шеи из-за риска острой гипотензии или даже ларингоспазма.
- Через грудную клетку с использованием переднего и заднего положений электродов,или других трансторакальных применений, понимаемых как «по диаметру грудной клетки».
- Внутренняя, за исключением специфических применений стоматологической, вагинальной и анальной стимуляции, в которых используются специализированные устройства TENS.
Над опухолью (на основе экспериментов, в которых электричество способствует росту опухолевых клеток).

 English
English Русский
Русский Հայերեն
Հայերեն